Iar medicamentele psihiatrice sunt a treia cauză de deces
Tratamentul excesiv cu medicamente ucide mulți oameni, iar rata deceselor este în creștere. Prin urmare, este ciudat că am permis ca această pandemie de droguri de lungă durată să continue și cu atât mai mult pentru că majoritatea deceselor cauzate de droguri sunt ușor de prevenit.
În 2013, am estimat că medicamentele noastre eliberate pe bază de rețetă sunt a treia cauză de deces după bolile de inimă și cancerul,1 iar în 2015, că numai medicamentele psihiatrice sunt, de asemenea, a treia cauză de deces.2 Cu toate acestea, în SUA, se spune în mod obișnuit că medicamentele noastre sunt „doar” a patra cauză de deces.3,4 Această estimare a fost derivată dintr-o meta-analiză din 1998 a 39 de studii din SUA în care monitoarele au înregistrat toate reacțiile adverse la medicamente care au apărut în timp ce pacienții se aflau în spital sau care au fost motivul internării în spital.5
Această metodologie subestimează în mod clar decesele cauzate de droguri. Majoritatea oamenilor care sunt uciși de medicamentele lor mor în afara spitalelor, iar timpul petrecut în spitale a fost de numai 11 zile în medie în meta-analiză.5 Mai mult decât atât, meta-analiza a inclus doar pacienții care au murit din cauza medicamentelor care au fost prescrise în mod corespunzător, nu cei care au murit ca urmare a unor erori în administrarea medicamentelor, neconformitate, supradozaj sau abuz de droguri și nu decese în care reacția adversă a medicamentului a fost doar posibilă. .5
Mulți oameni mor din cauza unor erori, de exemplu, utilizarea simultană a medicamentelor contraindicate și multe posibile decese cauzate de droguri sunt reale. Mai mult, majoritatea studiilor incluse sunt foarte vechi, anul mediu de publicare fiind 1973, iar decesele cauzate de droguri au crescut dramatic în ultimii 50 de ani. De exemplu, 37,309 decese cauzate de medicamente au fost raportate la FDA în 2006 și 123,927 zece ani mai târziu, adică de 3.3 ori mai multe.6
În dosarele spitalelor și rapoartele legiștilor, decesele legate de medicamentele eliberate pe bază de rețetă sunt adesea considerate a fi din cauze naturale sau necunoscute. Această concepție greșită este deosebit de comună pentru decesele cauzate de medicamentele psihiatrice.2,7 Chiar și atunci când pacienții tineri cu schizofrenie mor brusc, se numește moarte naturală. Dar nu este firesc să mori tânăr și este bine cunoscut faptul că neurolepticele pot provoca aritmii cardiace letale.
Mulți oameni mor din cauza medicamentelor pe care le iau fără să ridice nicio suspiciune că ar putea fi un efect advers al medicamentului. Medicamentele pentru depresie ucid mulți oameni, în special în rândul vârstnicilor, deoarece pot provoca hipotensiune ortostatică, sedare, confuzie și amețeli. Medicamentele dublează riscul de cădere și fracturi de șold într-o manieră dependentă de doză,8,9 și în termen de un an după o fractură de șold, aproximativ o cincime dintre pacienți vor fi murit. Deoarece persoanele în vârstă cad adesea oricum, nu este posibil să știm dacă astfel de decese sunt decese cauzate de droguri.
Un alt exemplu de decese nerecunoscute de droguri este oferit de medicamentele antiinflamatoare nesteroidiene (AINS). Au ucis sute de mii de oameni,1 în principal prin atacuri de cord și ulcere gastrice care sângerează, dar este puțin probabil ca aceste decese să fie codificate ca reacții adverse la medicamente, deoarece astfel de decese apar și la pacienții care nu iau medicamentele.
Meta-analiză din SUA din 1998 a estimat că 106,000 de pacienți mor în fiecare an în spital din cauza efectelor adverse ale medicamentelor (o rată de deces de 0.32%).5 Un studiu norvegian realizat cu atenție a examinat 732 de decese care au avut loc într-o perioadă de doi ani care s-a încheiat în 1995 la un departament de medicină internă și a constatat că au existat 9.5 decese prin droguri la 1,000 de pacienți (o rată de deces de 1%).10 Aceasta este o estimare mult mai fiabilă, deoarece decesele cauzate de droguri au crescut considerabil. Dacă aplicăm această estimare în SUA, obținem 315,000 de decese anuale de droguri în spitale. O analiză a patru studii mai noi, din 2008 până în 2011, a estimat că au existat peste 400,000 de decese cauzate de droguri în spitalele din SUA.11
Consumul de droguri este acum atât de obișnuit încât nou-născuții în 2019 ar putea fi de așteptat să ia medicamente pe bază de rețetă pentru aproximativ jumătate din viață în SUA.12 Mai mult, polifarmacia a crescut.12
Câți oameni sunt uciși de medicamentele psihiatrice?
Dacă vrem să estimăm numărul deceselor cauzate de medicamentele psihiatrice, cele mai de încredere dovezi pe care le avem sunt studiile randomizate controlate cu placebo. Dar trebuie să luăm în considerare limitările lor.
În primul rând, de obicei rulează doar câteva săptămâni, chiar dacă majoritatea pacienților iau medicamentele de mulți ani.13,14
În al doilea rând, polifarmacia este comună în psihiatrie, iar acest lucru crește riscul de a muri. Ca exemplu, Consiliul Danez de Sănătate a avertizat că adăugarea unei benzodiazepine la un neuroleptic crește mortalitatea cu 50-65%.15
În al treilea rând, jumătate din toate decesele lipsesc din rapoartele publicate.16 Pentru demență, datele publicate arată că pentru fiecare 100 de persoane tratate cu un neuroleptic mai nou timp de zece săptămâni, un pacient este ucis.17 Aceasta este o rată de deces extrem de mare pentru un medicament, dar datele FDA din aceleași studii arată că este de două ori mai mare, și anume doi pacienți uciși la 100 după zece săptămâni.18 Și dacă extindem perioada de observație, numărul deceselor devine și mai mare. Un studiu finlandez pe 70,718 locuitori din comunitate nou diagnosticați cu boala Alzheimer a raportat că neurolepticele ucid 4-5 persoane la 100 anual, comparativ cu pacienții care nu au fost tratați.19
În al patrulea rând, proiectarea studiilor cu medicamente psihiatrice este părtinitoare. În aproape toate cazurile, pacienții erau deja în tratament înainte de a intra în studiu,2,7 iar unii dintre cei randomizați la placebo vor experimenta, prin urmare, efecte de sevraj care le vor crește riscul de a muri, de exemplu din cauza acatiziei. Nu este posibil să se utilizeze studiile controlate cu placebo în schizofrenie pentru a estima efectul neurolepticelor asupra mortalității din cauza designului de retragere a medicamentelor. Rata sinuciderilor în aceste studii neetice a fost de 2-5 ori mai mare decât norma.20,21 Unul din 145 de pacienți care au intrat în studiile cu risperidonă, olanzapină, quetiapină și sertindol a murit, dar niciunul dintre aceste decese nu a fost menționat în literatura științifică, iar FDA nu a
cere să fie menționate.
În al cincilea rând, evenimentele după oprirea procesului sunt ignorate. În studiile Pfizer cu sertralină la adulți, raportul de risc pentru sinucideri și încercări de sinucidere a fost de 0.52 când urmărirea a fost de numai 24 de ore, dar 1.47 când urmărirea a fost de 30 de zile, adică o creștere a evenimentelor suicidare.22 Iar când cercetătorii au reanalizat datele din studiile FDA privind medicamentele pentru depresie și au inclus efectele nocive apărute în timpul urmăririi, au descoperit că medicamentele dublează numărul de sinucideri la adulți, comparativ cu placebo.23,24
În 2013, am estimat că, la persoanele cu vârsta de 65 de ani și peste, neurolepticele, benzodiazepinele sau medicamentele similare și medicamentele pentru depresie ucid 209,000 de oameni anual în Statele Unite.2 Am folosit însă estimări destul de conservatoare și date de utilizare din Danemarca, care sunt mult mai mici decât cele din SUA. Prin urmare, am actualizat analiza pe baza datelor de utilizare din SUA, concentrându-mă din nou pe grupele de vârstă mai înaintate.
Pentru neuroleptice, am folosit estimarea de 2% mortalitate din datele FDA.18
Pentru benzodiazepine și medicamente similare, un studiu de cohortă comparat a arătat că medicamentele au dublat rata mortalității, deși vârsta medie a pacienților a fost de doar 55 de ani.25 Rata de deces în exces a fost de aproximativ 1% pe an. Într-un alt studiu de cohortă mare, potrivit, anexa la raportul studiului arată că hipnoticele au dublat de patru ori rata mortalității (raportul de risc 4.5).26 Acești autori au estimat că somniferele ucid între 320,000 și 507,000 de americani în fiecare an.26 O estimare rezonabilă a ratei anuale de deces ar fi, prin urmare, de 2%.
Pentru ISRS, un studiu de cohortă din Marea Britanie pe 60,746 de pacienți cu depresie peste 65 de ani a arătat că aceștia au dus la căderi și că medicamentele ucid 3.6% dintre pacienții tratați timp de un an.27 Studiul a fost realizat foarte bine, de exemplu, pacienții au avut propriul control într-una dintre analize, ceea ce este o modalitate bună de a elimina efectul factorilor de confuzie. Dar rata mortalității este surprinzător de mare.
Un alt studiu de cohortă, pe 136,293 de femei americane aflate în postmenopauză (cu vârsta cuprinsă între 50 și 79 de ani) care au participat la studiul Women's Health Initiative, a constatat că medicamentele pentru depresie au fost asociate cu o creștere cu 32% a mortalității de toate cauzele după ajustarea factorilor de confuzie, care corespundea la 0.5% dintre femeile ucise de ISRS atunci când au fost tratate timp de un an.28 Rata mortalității a fost foarte probabil subestimată. Autorii au avertizat că rezultatele lor ar trebui interpretate cu mare prudență, deoarece modul în care a fost stabilită expunerea la medicamentele antidepresive prezintă un risc ridicat de clasificare greșită, ceea ce ar face mai dificilă găsirea unei creșteri a mortalității. În plus, pacienții au fost mult mai tineri decât în studiul din Marea Britanie, iar rata de deces a crescut semnificativ odată cu vârsta și a fost de 1.4% pentru cei cu vârsta cuprinsă între 70 și 79 de ani. În cele din urmă, femeile expuse și cele neexpuse au fost diferite pentru mulți factori de risc importanți pentru moartea timpurie, în timp ce oamenii din cohorta din Marea Britanie au fost controlul lor.
Din aceste motive, am decis să folosesc media celor două estimări, o rată anuală de mortalitate de 2%.
Acestea sunt rezultatele mele pentru SUA pentru aceste trei grupuri de medicamente pentru persoanele cu vârsta de cel puțin 65 de ani (58.2 milioane; utilizarea este numai în ambulatoriu):29-32
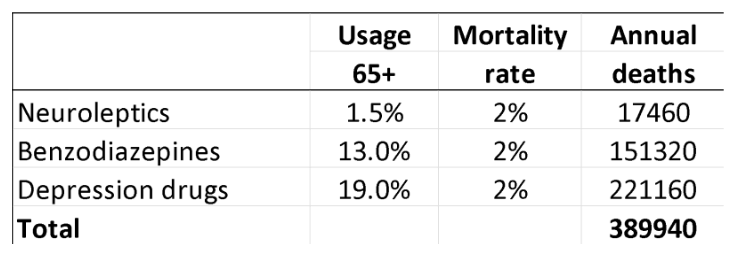
O limitare a acestor estimări este că poți muri o singură dată, iar mulți oameni primesc polifarmacie. Nu este clar cum ar trebui să ne adaptăm pentru asta. În studiul de cohortă din Regatul Unit al pacienților cu depresie, 9% au luat și neuroleptice, iar 24% au luat hipnotice/anxiolitice.27
Pe de altă parte, datele privind ratele de mortalitate provin din studii în care mulți pacienți au luat și mai multe medicamente psihiatrice în grupul de comparație, astfel încât aceasta nu este probabil să fie o limitare majoră, având în vedere, de asemenea, că polifarmacia crește mortalitatea peste ceea ce provoacă medicamentele individuale.
Statisticile de la Centrele pentru Controlul și Prevenirea Bolilor enumera aceste patru cauze principale de deces:33
Boli de inimă: 695,547
Rac: 605,213
Covid-19: 416,893
Accidente: 224,935
Decesele cauzate de Covid-19 sunt în scădere rapidă și multe astfel de decese nu sunt cauzate de virus, ci au apărut doar la persoanele care au fost testate pozitiv pentru acesta, deoarece OMS a sfătuit că toate decesele la persoanele care au fost testate pozitiv ar trebui să fie numite decese cu Covid.
Tinerii au un risc de deces mult mai mic decât bătrânii, deoarece rar cad și își rupă șoldul, motiv pentru care m-am concentrat pe bătrâni. Am încercat să fiu conservatoare. Estimarea mea ratează multe decese cauzate de droguri la cei mai tineri de 65 de ani; a inclus doar trei clase de medicamente psihiatrice; și nu a inclus decesele în spital.
Prin urmare, nu mă îndoiesc că medicamentele psihiatrice sunt a treia cauză de deces după bolile de inimă și cancer.
Alte grupuri de medicamente și decese în spitale
Analgezicele sunt, de asemenea, ucigașe majore. În SUA, aproximativ 70,000 de oameni au fost uciși în 2021 din cauza unei supradoze de opioid sintetic.34
Utilizarea AINS este, de asemenea, mare. În SUA, 26% dintre adulți le folosesc în mod regulat, dintre care 16% le primesc fără prescripție medicală35 (mai ales ibuprofen și diclofenac).36
Deoarece nu pare să existe diferențe majore între medicamente în ceea ce privește capacitatea lor de a provoca tromboze,37 putem folosi date pentru rofecoxib. Merck și Pfizer au subraportat evenimentele trombotice în studiile lor cu rofecoxib și, respectiv, celecoxib, într-o asemenea măsură încât a constituit fraudă,1 dar într-un studiu, al adenoamelor colorectale, Merck a evaluat evenimentele trombotice. Au existat cu 1.5 mai multe cazuri de infarct miocardic, moarte subită cardiacă sau accident vascular cerebral la rofecoxib decât la placebo la 100 de pacienți tratați.38 Aproximativ 10% dintre tromboze sunt fatale, dar atacurile de cord sunt rare la tineri. Restricționând analiza la cei în vârstă de cel puțin 65 de ani, obținem 87,300 de decese anuale.
S-a estimat că 3,700 de decese au loc în fiecare an în Marea Britanie din cauza complicațiilor ulcerului peptic la utilizatorii de AINS,39 corespunzând la aproximativ 20,000 de decese în fiecare an în SUA. Astfel, estimarea totală a deceselor AINS este de aproximativ 107,000.
Dacă adăugăm estimările de mai sus, 315,000 de decese în spital, 390,000 de decese cauzate de droguri psihiatrice, 70,000 de decese cu opioide sintetice și 107,000 de decese prin AINS, în Statele Unite se înregistrează anual 882,000 de decese legate de droguri.
Multe medicamente utilizate în mod obișnuit, altele decât cele menționate mai sus, pot provoca amețeli și căderi, de exemplu medicamentele anticolinergice împotriva incontinenței urinare și medicamentele pentru demență, care sunt utilizate de 1% și, respectiv, 0.5% din populația daneză, chiar dacă nu au nicio relevanță clinică. efecte.1,2
Este dificil de știut care este numărul exact de decese al medicamentelor noastre, dar nu poate exista nicio îndoială că acestea sunt principala cauză de deces. Iar numărul morților ar fi mult mai mare dacă am include și persoanele sub 65 de ani. Mai mult, din numărul oficial de decese din cauza bolilor de inimă, ar trebui să scădem pe cele cauzate de AINS, iar din accidente, decesele prin căderi cauzate de medicamentele psihiatrice și de multe alte medicamente.
Dacă o pandemie atât de letală ar fi fost cauzată de un microorganism, am fi făcut tot ce am putut pentru a o ține sub control. Tragedia este că ne-am putea controla cu ușurință pandemia de droguri, dar atunci când politicienii noștri acționează, de obicei înrăutățesc situația. Ei au fost atât de puternic lobby de către industria drogurilor încât reglementarea drogurilor a devenit mult mai permisivă decât era în trecut.40
Majoritatea deceselor cauzate de droguri pot fi prevenite,41 mai ales pentru că majoritatea pacienților care au murit nu aveau nevoie de medicamentul care i-a ucis. În studiile controlate cu placebo, efectul neurolepticelor și medicamentelor pentru depresie a fost considerabil sub efectul cel mai puțin relevant din punct de vedere clinic, inclusiv pentru depresia foarte severă.2,7 Și, în ciuda numelui lor, medicamentele nesteroidiene, antiinflamatoare, AINS nu au efecte antiinflamatoare,1,42 iar recenziile sistematice au arătat că efectul lor analgezic este similar cu cel al paracetamolului (acetaminofen). Cu toate acestea, majorității pacienților cu durere li se recomandă să ia atât paracetamol, cât și un AINS fără prescripție medicală. Acest lucru nu va crește efectul, ci doar riscul de a muri.
Cel mai tragic, psihiatrii de frunte din întreaga lume nu realizează cât de ineficiente și periculoase sunt medicamentele lor. Un psihiatru american, Roy Perlis, profesor la Harvard, a susținut în aprilie 2024 că pastilele pentru depresie ar trebui vândute fără ghișeu, deoarece sunt „sigure și eficiente”.43 Sunt extrem de nesigure și ineficiente. De asemenea, Perlis a susținut că medicamentele pentru depresie nu cresc riscul de sinucidere la persoanele peste 25 de ani, ceea ce este, de asemenea, greșit. Ele dublează sinuciderile la adulți.23,24
Perlis a scris: „Unii încă pun la îndoială baza biologică a acestei tulburări, în ciuda identificării a peste 100 de gene care cresc riscul de depresie și a studiilor de neuroimagistică care arată diferențe în creierul persoanelor cu depresie”. Ambele afirmații sunt pur și simplu greșite. Studiile de asociere genetică au apărut cu mâinile goale, la fel și studiile imagistice ale creierului, care sunt în general foarte viciate.44 Oamenii sunt deprimați pentru că duc vieți deprimante, nu din cauza unor tulburări ale creierului.
Referinte
1 Gøtzsche PC. Medicamente mortale și crimă organizată: cât de mari au corupt serviciile de sănătate. Londra: Editura Radcliffe; 2013.
2 Gøtzsche PC. Psihiatrie mortală și negare organizată. Copenhaga: Presa Populară; 2015.
3 Schroeder MO. Deces prin prescripție medicală: după o estimare, administrarea medicamentelor prescrise este a patra cauză de deces în rândul americanilor. US News 2016; 27 septembrie.
4 Light DW, Lexchin J, Darrow JJ. Corupția instituțională a produselor farmaceutice și mitul medicamentelor sigure și eficiente. J Law Med Etica 2013; 41: 590-600.
5 Lazarou J, Pomeranz BH, Corey PN. Incidența reacțiilor adverse la medicamente la pacienții spitalizați: o meta-analiză a studiilor prospective. JAMA 1998; 279: 1200-5.
6 Raportarea FAERS în funcție de rezultatele pacienților pe an. FDA 2015; 10 noiembrie.
7 Gøtzsche PC. Trusă de supraviețuire a sănătății mintale și retragerea de la medicamentele psihiatrice. Ann Arbor: LH Press; 2022.
8 Hubbard R, Farrington P, Smith C și colab. Expunerea la antidepresive triciclice și selective cu inhibitori ai recaptării serotoninei și riscul de fractură de șold. Am J Epidemiol 2003;158:77-84.
9 Thapa PB, Gideon P, Cost TW, et al. Antidepresivele și riscul de cădere în rândul rezidenților azilului de bătrâni. N Engl J Med 1998; 339: 875-82.
10 Ebbesen J, Buajordet I, Erikssen J, et al. Decese legate de droguri într-o secție de medicină internă. Arch Intern Med 2001; 161: 2317-23.
11 James JTA. O nouă estimare, bazată pe dovezi, a daunelor pacienților asociate cu îngrijirea spitalicească. J Patient Saf 2013; 9: 122-8.
12 Ho JY. Modele de utilizare a medicamentelor prescrise pe parcursul vieții în Statele Unite. Demografie 2023;60:1549-79.
13 Gøtzsche PC. Utilizarea pe termen lung a antipsihoticelor și antidepresivelor nu se bazează pe dovezi. Int J Risk Saf Med 2020; 31: 37-42.
14 Gøtzsche PC. Utilizarea pe termen lung a benzodiazepinelor, stimulentelor și litiului nu se bazează pe dovezi. Clin Neuropsihiatrie 2020; 17: 281-3.
15 Forbruget af antipsykotika blandt 18-64 årige patienter, med skizofreni, mani eller bipolar affektiv sindslidelse. København: Sundhedsstyrelsen; 2006.
16 Hughes S, Cohen D, Jaggi R. Diferențele în raportarea evenimentelor adverse grave în registrele de studii clinice sponsorizate de industrie și articolele de jurnal privind medicamentele antidepresive și antipsihotice: un studiu transversal. BMJ Deschideți 2014; 4: e005535.
17 Schneider LS, Dagerman KS, Insel P. Risc de deces cu tratament cu medicamente antipsihotice atipice pentru demență: meta-analiză a studiilor randomizate controlate cu placebo. JAMA 2005; 294: 1934-43.
18 prospect FDA pentru Risperdal (risperidonă). Accesat la 30 mai 2022.
19 Koponen M, Taipale H, Lavikainen P, et al. Riscul de mortalitate asociat cu monoterapie antipsihotică și polifarmacie în rândul persoanelor care locuiesc în comunitate cu boala Alzheimer. J Alzheimers Dis 2017; 56: 107-18.
20 Whitaker R. Lure of Riches Fuels Testing. Boston Globe 1998; 17 noiembrie.
21 Whitaker R. Nebun în America: Știință proastă, medicină proastă și maltratarea durabilă a bolnavilor mintal. Cambridge: Perseus Books Group; 2002: pagina 269.
22 Vanderburg DG, Batzar E, Fogel I, et al. O analiză combinată a suicidului în studii dublu-orb, controlate cu placebo, ale sertralinei la adulți. J Clin Psychiatry 2009; 70: 674-83.
23 Hengartner MP, Plöderl M. Antidepresive de generație nouă și riscul de sinucidere în studii controlate randomizate: o reanalizare a bazei de date FDA. Psihotera psihotera 2019; 88: 247-8.
24 Hengartner MP, Plöderl M. Răspuns la scrisoarea către editor: „Antidepresivele de generație nouă și riscul de sinucidere: gânduri despre reanaliza lui Hengartner și Plöderl.” Psihotera psihotera 2019; 88: 373-4.
25 Weich S, Pearce HL, Croft P, et al. Efectul prescripțiilor de medicamente anxiolitice și hipnotice asupra riscurilor de mortalitate: studiu de cohortă retrospectiv. BMJ 2014; 348: g1996.
26 Kripke DF, Langer RD, Kline LE. Asocierea hipnoticelor cu mortalitatea sau cancerul: un studiu de cohortă potrivit. BMJ Deschideți 2012; 2: e000850.
27 Coupland C, Dhiman P, Morriss R, et al. Utilizarea antidepresivelor și riscul de rezultate adverse la persoanele în vârstă: studiu de cohortă bazat pe populație. BMJ 2011;343:d4551.
28 Smoller JW, Allison M, Cochrane BB, et al. Utilizarea antidepresivelor și riscul de morbiditate și mortalitate cardiovasculară incidentă în rândul femeilor aflate în postmenopauză în studiul Women's Health Initiative. Arch Intern Med 2009; 169: 2128-39.
29 O'Neill A. Distribuția pe vârstă în Statele Unite din 2012 până în 2022. Statista 2024;Jan 25.
30 Olfson M, King M, Schoenbaum M. Tratamentul antipsihotic al adulților în Statele Unite. Psychiatrist.com 2015;21 octombrie.
31 Maust DT, Lin LA, Blow FC. Utilizarea și utilizarea abuzivă a benzodiazepinei în rândul adulților din Statele Unite. Psihiatru Serv 2019; 70: 97-106.
32 Brody DJ, Gu Q. Utilizarea antidepresivelor în rândul adulților: Statele Unite, 2015-2018. CDC 2020; Sept.
33 Centre pentru Controlul și Prevenirea Bolilor. Principalele cauze ale morții. 2024; 17 ian.
34 Decese prin supradoză de droguri. Centrele pentru Controlul și Prevenirea Bolilor 2023; 22 august.
35 Davis JS, Lee HY, Kim J, et al. Utilizarea medicamentelor antiinflamatoare nesteroidiene la adulții din SUA: modificări în timp și în funcție de demografie. Open Heart 2017;4:e000550.
36 Conaghan PG. Un deceniu turbulent pentru AINS: actualizare asupra conceptelor actuale de clasificare, epidemiologie, eficacitate comparativă și toxicitate. Rheumatol Int 2012; 32: 1491-502.
37 Bally M, Dendukuri N, Rich B, et al. Riscul de infarct miocardic acut cu AINS în utilizarea în lumea reală: metaanaliza bayesiană a datelor individuale ale pacientului. BMJ 2017;357:j1909.
38 Bresalier RS, Sandler RS, Quan H, et al. Evenimente cardiovasculare asociate cu rofecoxib într-un studiu de chimioprevenire a adenomului colorectal. N Engl J Med 2005; 352: 1092-102.
39 Blower AL, Brooks A, Fenn GC, et al. Admiteri de urgență pentru boli gastrointestinale superioare și relația lor cu utilizarea AINS. Aliment Pharmacol Ther 1997; 11: 283-91.
40 Davis C, Lexchin J, Jefferson T, Gøtzsche P, McKee M. „Căi adaptative” la autorizarea medicamentelor: adaptarea la industrie? BMJ 2016;354:i4437.
41 van der Hooft CS, Sturkenboom MC, van Grootheest K, et al. Spitalizări legate de reacții adverse la medicamente: un studiu la nivel național în Țările de Jos. Drug Saf 2006; 29: 161-8.
42 Gøtzsche PC. Farsă mare de marketing: medicamentele antiinflamatoare nesteroidiene (AINS) nu sunt antiinflamatoare. Copenhaga: Institutul pentru Libertate Științifică 2022; 10 noiembrie.
43 Perlis R. A sosit timpul pentru antidepresivele eliberate fără prescripție medicală. Știri Stat 2024; 8 aprilie.
44 Gøtzsche PC. Manual de psihiatrie critică. Copenhaga: Institutul pentru Libertate Științifică; 2022. Disponibil gratuit.
Publicat sub a Licență internațională Creative Commons Attribution 4.0
Pentru retipăriri, vă rugăm să setați linkul canonic înapoi la original Institutul Brownstone Articol și autor.









